أسباب وأعراض الحصبة الألمانية.. طرق العلاج والوقاية

أسباب الحصبة الألمانية وأعراضها هو ما نوضحه لكم في هذا التقرير، حيث تتميز الحصبة الألمانية بطفح جلدي أحمر، وتعتبر مرض معدي يسببه فيروس الحصبة الألمانية، وتؤثر الحصبة الألمانية، على كل من البالغين والأطفال، مع احتمال حدوث مضاعفات خطيرة للنساء الحوامل إذا تم الإصابة بها أثناء الحمل حيث الإجهاض أو التشوهات الخلقية في الجنين.
أسباب الحصبة الألمانية
يحدث مرض الحصبة الألمانية بسبب فيروس الحصبة الألمانية (RuV)، والذي يمكن أن ينتشر بسرعة من شخص إلى آخر، ويمكن الإصابة بالحصبة الألمانية عن طريق استنشاق قطرات اللعاب التي يفرزها شخص مصاب أثناء السعال أو العطس، أو من خلال الاتصال المباشر بالأشياء الملوثة بلعاب شخص مصاب.
وتشير المجلة الطبية الأفريقية إلى أن فيروس الحصبة الألمانية يمكن أن ينتقل أيضًا عبر مجرى الدم من الأم الحامل إلى الجنين، مما قد يؤدي إلى مضاعفات خطيرة إذا ترك دون علاج.
أعراض الحصبة الألمانية وعوامل الخطر
مع أن بعض المصابين قد لا تظهر عليهم أعراض، إلا أنهم قادرون على نقل الفيروس للآخرين، وتظهر الأعراض عادةً خلال أسبوعين إلى ثلاثة أسابيع بعد الإصابة، وقد تشمل:
- حمى خفيفة.
- طفح جلدي.
- سيلان الأنف.
- عيون حمراء.
- صداع.
- آلام المفاصل.
- تضخم الغدد الليمفاوية.
هناك عوامل مختلفة يمكن أن تزيد من خطر الإصابة بالحصبة الألمانية، مثل:
- عدم التطعيم ضد الحصبة الألمانية.
- العمل في مجال الرعاية الصحية.
- الاتصال المباشر مع مريض الحصبة الألمانية أو الأشياء الملوثة.
- ضعف الجهاز المناعي (على سبيل المثال، في مرضى فيروس نقص المناعة البشرية).
- السفر إلى المناطق ذات المخاطر العالية لانتقال مرض الحصبة الألمانية.
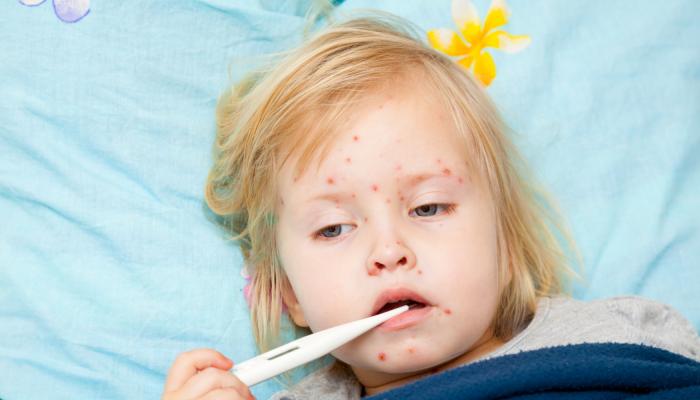
تشخيص وعلاج الحصبة الألمانية
يُشخص الأطباء الحصبة الألمانية من خلال فحوصات الدم للكشف الأجسام المضادة لها، وهناك اختباران مخبريان شائعان يُستخدمان للتشخيص:
- IgM مضاد للحصبة الألمانية، يشير إلى عدوى حديثة أو استجابة للتطعيم.
- IgG مضاد للحصبة الألمانية، والذي يظهر المناعة ضد العدوى السابقة أو التطعيم.
وتتضمن هذه الاختبارات عادةً أخذ عينة دم باستخدام حقنة من أحد الأوردة في الذراع، وفي الحالات الخفيفة، لا تتطلب الحصبة الألمانية عادةً علاجًا محددًا، حيث يركز العلاج على تخفيف الأعراض وتقليل خطر حدوث المضاعفات، مثل:
- تناول كمية كافية من الماء.
- الراحة الكافية.
- تناول الباراسيتامول لتقليل الألم والحمى.
- وينبغي على الأفراد المصابين عزل أنفسهم لمدة أربعة أيام على الأقل بعد ظهور الطفح الجلدي لتقليل مخاطر انتقال العدوى.
- قد يتم وصف الجلوبيولين المناعي للنساء الحوامل المصابات بالحصبة الألمانية لمحاربة الفيروس وتخفيف الأعراض، على الرغم من أنه لا يمكنه منع متلازمة الحصبة الألمانية الخلقية.
الوقاية من الحصبة الألمانية
يُعد التطعيم من الطرق الفعالة جدًا للوقاية من الحصبة الألمانية، ويُعطى لقاح الحصبة الألمانية عادةً كمزيج من لقاح الحصبة الألمانية والنكاف والحصبة الألمانية (MMR)، والذي يشمل الحصبة والنكاف والحصبة الألمانية.
وفقًا لتوصيات جمعية أطباء الأطفال يُمكن البدء بتطعيم الأطفال ضد الحصبة والنكاف والحصبة الألمانية (MMR) في عمر 12 شهرًا، وفيما يلي جدول تطعيم الأطفال ضد الحصبة والنكاف والحصبة الألمانية:
- بالنسبة للأطفال الذين تلقوا بالفعل لقاح MMR في عمر 9 أشهر: يتم إعطاء لقاح MMR في عمر 15-18 شهرًا ثم يتم تكراره في عمر 5-7 سنوات.
- بالنسبة للأطفال الذين لم يتلقوا لقاح MMR في عمر 9 أشهر: يتم إعطاء لقاح MMR في عمر 12-15 شهرًا، ثم يتم تكراره في عمر 5-7 سنوات.
- بالنسبة للبالغين، يُعطى لقاح MMR للبالغين على جرعتين إذا لم يتلقوا هذا اللقاح في طفولتهم، وجرعة واحدة كافية إذا سبق لهم تلقي هذا اللقاح في طفولتهم.









